Neurorehabilitacja w urazie rdzenia kręgowego

Neurorehabilitację definiuje się jako działania fizjoterapeutyczne mające na celu przywrócenie utraconych lub zaburzonych funkcji układu nerwowego. Kompleksowy program terapii osób po urk, wymaga uwzględnienia dysfunkcji wszystkich systemów oraz określenia charakteru i rozległości powikłań. Najważniejsze z nich to: niewydolność krążeniowo-oddechowa, zaburzenia neuro-wegetatywne, odleżyny, rozległe skostnienia okołostawowe, przewlekłe stany zapalne, zaburzenia układu moczowego i trawiennego. Opracowanie programu leczenia odbywa się na podstawie przeprowadzonych badań radiologicznych, neurofizjologicznych, badania neurologicznego, oceny osteofunkcjonalnej oraz testów czynnościowych przeprowadzanych w naszym ośrodku.
Program Terapii:
- Badanie neurologiczne – prowadzone jest w oparciu o skale ASIA, określającą stopień utraty czucia i siły mięśniowej co wraz z innymi testami i badaniami neurofizjologicznymi i MRI, pozwala sprecyzować poziom i zespół uszkodzenia rdzenia kręgowego.
- Ocena fizjoterapeutyczna – zawiera badanie funkcjonalne stawów, pomiar siły wybranych grup mięśniowych, ocenę wzorców ruchowych w ruchach izolowanych i złożonych, nasilenie spastyczności, zachowanie mechanizmów posturalnych oraz stopień zaburzenia wzorca chodu. Określana jest też możliwości kompensacji motorycznych i samodzielności pacjenta.
- Diagnoza zaburzonych wzorców systemowych i narządów – jest niezbędna do ustalenia programu terapii w zaburzeniach somatyczno-sensorycznych oraz wegetatywnych, takich jak dysrefleksja autonomiczna, spastyczność, zaburzenia termoregulacji i potliwości, zaburzenia funkcjonowania układu trawiennego, moczowego itp.
- Trening neurorehabilitacyjny.
– profilaktyka i terapia ograniczeń: ruchów w stawach, elastyczności mięśni i powięzi.
– detonizacja wzmożonego napięcia mięśniowego i wygórowanych odruchów rdzeniowych.
– reedukacja nerwowo-mięśniowa
– trening wybranych cech motorycznych: siły mm., koordynacji, wytrzymałości i ich kombinacji w wybranych sekwencjach ruchowych.
– trening równowagi i stabilizacji postawy ciała, w tym z wykorzystaniem platformy niskich częstotliwości.
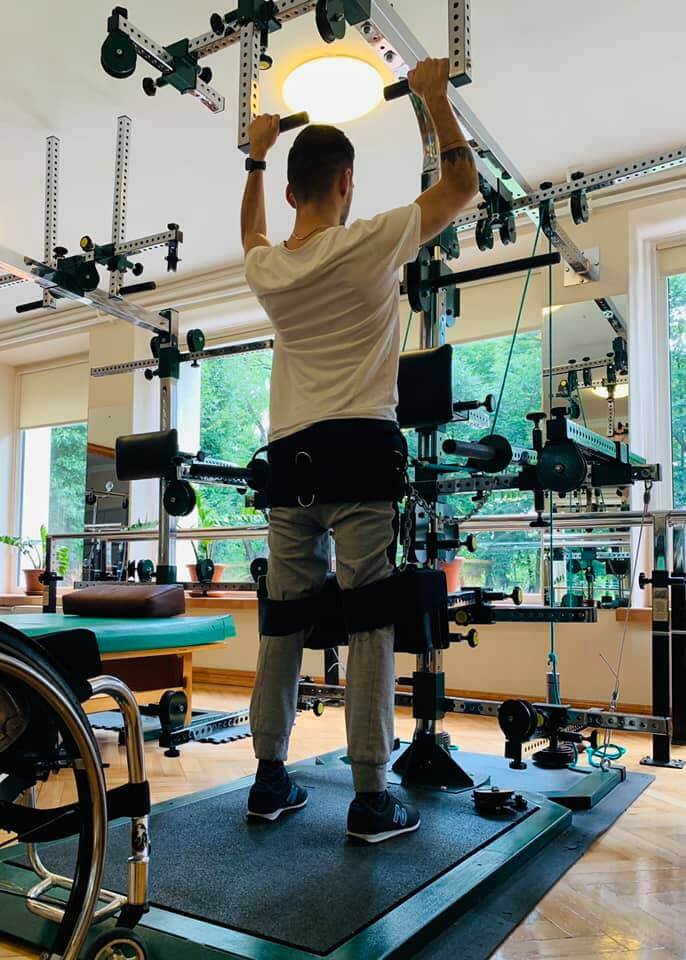
– pionizacja i trening wyznaczników chodu przy Uniwersalnym Pionizatorze Usprawniania Ruchowego po urk.
– trening rowerowy na rotorach i cykloergometrach prowadzony na podstawie metodyki opracowanej w ośrodku.
– reedukacja chodu i kształtowanie cech chodu w zaopatrzeniu ortopedycznym na podstawie Indeksu Chodu – Akson.
– doskonalenie techniki chodu na bieżni z obciążeniami
Ewaluacja wyników usprawniania odbywa się na podstawie badań dynamometrycznych, elektromiograficznych oraz analizy zapisów treningów w zaprojektowanej Bazie Danych. - Rehabilitacja funkcji ręki i obręczy barkowej z terapią kręgosłupa szyjnego oraz górnego otworu klatki piersiowej.
- Masaż leczniczy ze stymulacją sensoryczną.
- Tonizacja lub detonizacja odruchów rdzeniowych.
Bodźcowanie odruchów – skórnych, mięśniowych, ścięgnistych i okostnowych. Techniki relaksacji stawów. - Lecznicze Kąpiele Ziołowe z użyciem mieszanek przygotowanych w ośrodku.
- Zabiegi medycyny fizykalnej
– magnetostymulacja wysokoenergetyczna obwodowego i ośrodkowego układu nerwowego– rTMS
– elektroterapia zapobiegająca degeneracji obwodowego układu nerwowego.
– zbiegi fizykoterapii - Refleksoterapia w urk.
– Akupunktura, elektroakupunktura, moksybucja i mikrosystemy stymulacji neurowegetatywnej. - Ćwiczenia i zabiegi w ogrodzie reedukacji chodu.
- Dobór zaopatrzenia ortopedycznego. Instruktaż.
- Terapia dietą i suplementacja.
- Psychoterapia
W tradycję naszego ośrodka wpisały się wydarzenia kulturalne i spotkania integracyjne, jak spotkania świąteczne i pikniki. W zależności od potrzeb prowadzone są konwersatoria poświęcone problematyce leczenia i neurorehabilitacji osób z para- i tetraplegią pourazową,
dzisiaj zdominowane przez internet.
Program Neurorehabilitacji zawiera autorskie rozwiązania w zakresie techniki i metodyki usprawniania osób po urazie rdzenia kręgowego.